Onychomykóza je nejčastější onemocnění nehtů. 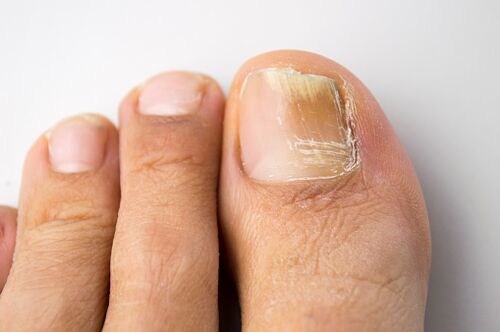 Bylo zjištěno, že 50 % případů změn na nehtových ploténkách je spojeno s mykotickou infekcí. Epidemiologické studie provedené v Rusku a v zahraničí odhalily vysoký výskyt onychomykózy, který se v běžné populaci pohyboval od 2 do 13 %. Riziko vzniku onychomykózy je nejvyšší u starších pacientů. Například u lidí starších 70 let může být prevalence onychomykózy nohou 50% nebo vyšší. Předpokládá se, že toto je usnadněno pomalým růstem nehtových plotének, poruchami periferního a hlavního oběhu u starších osob. Vysoký výskyt onychomykózy je také detekován u pacientů s imunodeficitními stavy (včetně pacientů s AIDS) a u pacientů s diabetes mellitus.
Bylo zjištěno, že 50 % případů změn na nehtových ploténkách je spojeno s mykotickou infekcí. Epidemiologické studie provedené v Rusku a v zahraničí odhalily vysoký výskyt onychomykózy, který se v běžné populaci pohyboval od 2 do 13 %. Riziko vzniku onychomykózy je nejvyšší u starších pacientů. Například u lidí starších 70 let může být prevalence onychomykózy nohou 50% nebo vyšší. Předpokládá se, že toto je usnadněno pomalým růstem nehtových plotének, poruchami periferního a hlavního oběhu u starších osob. Vysoký výskyt onychomykózy je také detekován u pacientů s imunodeficitními stavy (včetně pacientů s AIDS) a u pacientů s diabetes mellitus.
Často pacienti i někteří lékaři vnímají onychomykózu jako výhradně estetický problém. Jedná se však o závažné onemocnění, které se vyskytuje chronicky a v případech imunodeficience nebo dekompenzace endokrinních onemocnění může způsobit rozvoj rozsáhlé mykózy kůže a jejích příloh. Onychomykóza je často doprovázena rozvojem závažných komplikací, jako je diabetická noha, chronický erysipel končetin, lymfostáza a elefantiáza. U pacientů, kteří dostávají cytostatickou nebo imunosupresivní léčbu, může onemocnění způsobit rozvoj invazivních mykóz. Proto je léčba onychomykózy nezbytná a měla by být provedena včas.
Ještě před několika desetiletími byla léčba onychomykózy pracná, zdlouhavá a neperspektivní. Léky používané k léčbě plísňových onemocnění kůže a jejích příloh se vyznačovaly nízkou účinností a vysokou toxicitou. K dosažení pozitivního výsledku byla nutná dlouhodobá léčba nebo zvýšení dávek léků, což bylo často provázeno těžkými komplikacemi. Některé léčby byly pro pacienty potenciálně život ohrožující. Například rentgenová terapie, používání thalia a rtuti vedly u pacientů k rozvoji rakoviny kůže, onemocnění mozku a vnitřních orgánů.
Vznik vysoce účinných a málo toxických antimykotik značně usnadnil léčbu plísňových onemocnění kůže a jejích příloh. Výsledky používání nových antimykotik však nebyly uspokojivé. Kontrolované klinické studie ukázaly, že účinnost systémových antimykotik po léčbě je od 40 do 80% a po 5 letech - od 14 do 50%. Současně se účinnost terapie onychomykózy zvyšuje s použitím komplexních léčebných metod, které zahrnují použití etiotropních léků a látek ovlivňujících patogenezi. Rovněž v důsledku klinických studií provedených v evropských zemích bylo zjištěno, že účinnost léčby onychomykózy může být zvýšena v průměru o 15 % při kombinovaném použití systémových antimykotik a antimykotického laku s obsahem amorolfinu.
Léčba
K léčbě onychomykózy se používají léky, které se liší chemickým složením, mechanismem účinku, farmakokinetikou a spektrem antimykotické aktivity. Společnou vlastností pro ně je specifický účinek na patogenní houby. Tuto skupinu tvoří azoly (itrakonazol, flukonazol, ketokonazol), allylaminy (terbinafin, naftifin), griseofulvin, amorolfin, ciklopirox. K léčbě onychomykózy se používají systémové léky, které patří do skupiny azolů - itrakonazol, flukonazol a také do skupiny allylaminu - terbinafin. Griseofulvin a ketokonazol nejsou v současné době předepisovány k léčbě onychomykózy z důvodu nízké účinnosti a vysokého rizika nežádoucích účinků. Laky a roztoky obsahující amorolfin a ciklopirox se používají jako vnější prostředky pro onychomykózu.
Allylaminy jsou syntetická antimykotika. Allylaminy primárně působí na dermatomycety, přičemž mají fungicidní účinek. Mechanismus jejich účinku spočívá v inhibici enzymu skvalenepoxidázy, který se podílí na syntéze ergosterolu, hlavní strukturální složky buněčné membrány dermatomycet. Allylaminy zahrnují terbinafin a naftifin.
Allylaminy jsou účinné proti většině dermatomycet (Epidermophyton spp., Trichophyton spp., Microsporum spp., Malassezia spp.), původci chromomykózy a některým dalším houbám.
Indikacemi pro podání terbinafinu perorálně jsou onychomykóza, běžné formy dermatomykózy kůže, mykóza pokožky hlavy, chromomykóza. Indikace pro vnější použití terbinafinu a naftifinu zahrnují omezené kožní léze způsobené mykózami, pityriasis versicolor a kožní kandidózu. Terbinafin má vysokou biologickou dostupnost a dobře se vstřebává z gastrointestinálního traktu bez ohledu na příjem potravy. Ve vysokých koncentracích se lék hromadí ve stratum corneum kůže, nehtových ploténkách, vlasech a je vylučován sekretem potních a mazových žláz. Absorpce terbinafinu při místní aplikaci je méně než 5%, naftifin - 4-6%. Koncentrace terbinafinu a naftifinu v kůži a jejích přílohách výrazně převyšuje MIC pro hlavní patogeny dermatomykózy. Při kombinaci s induktory (rifampicin) nebo inhibitory mikrozomálních jaterních enzymů (cimetidin) může být nutná úprava dávkovacího režimu terbinafinu, protože první zvyšují jeho clearance a druhé snižují.
V důsledku četných kontrolovaných multicentrických srovnávacích klinických studií bylo zjištěno, že terbinafin je nejúčinnějším antimykotikem v léčbě onychomykózy.
Terbinafin používá se pro rozšířené kožní léze, onychomykózu, chromomykózu, v takových případech je terbinafin předepisován perorálně. Terbinafin je lékem volby v léčbě onychomykózy, neboť je nejúčinnější proti hlavním původcům onychomykóz – dermatomycetám. Kontraindikacemi pro použití allylaminů jsou alergické reakce na léky skupiny alylaminů, těhotenství, kojení, věk do 2 let, onemocnění jater doprovázená poruchou funkce jater (zvýšené transaminázy).
Azoly - největší skupina syntetických antimykotik. V roce 1984 bylo do praxe uvedeno první systémové antimykotikum ze skupiny azolů ketokonazol, v roce 1990 flukonazol a v roce 1992 itrakonazol.
Azoly používané jako systémová léčiva mají převážně fungistatickou aktivitu. Důležitou výhodou azolů oproti jiným lékům je jejich široké spektrum antimykotické aktivity. Itrakonazol je in vitro účinný proti většině patogenů onychomykózy - dermatomycetes (Epidermophyton spp., Trichophyton spp., Microsporum spp.), Candida spp. (C. albicans, C. parapsilosis, C. tropicalis, C. lusitaniae atd.), Aspergillus spp., Fusarium spp., S. Shenckii atd. Flukonazol je účinný proti dermatomycetám (Epidermophyton spp., Trichophyton spp., Microsporum spp.) a Candida spp. (C. albicans, C. parapsilosis, C. tropicalis, C. lusitaniae atd.), ale neovlivňuje Aspergillus spp., Scopulariopsis spp., Scedosporium spp.
Farmakokinetika různých azolů je různá. Flukonazol (90 %) se dobře vstřebává z gastrointestinálního traktu. Pro dobrou absorpci itrakonazolu je nezbytná normální hladina kyselosti. Pokud má pacient užívající tyto léky nízkou kyselost, snižuje se jejich vstřebávání a následně i jejich biologická dostupnost. Absorpce roztoku itrakonazolu je vyšší než u tobolek itrakonazolu. Tobolky itrakonazolu by se měly užívat s jídlem a roztok itrakonazolu by se měl užívat nalačno.
Itrakonazol je metabolizován v játrech a vylučován z těla gastrointestinálním traktem. V malém množství je také vylučován mazovými a potními žlázami. Flukonazol je částečně metabolizován a je převážně vylučován v nezměněné podobě ledvinami (80 %).
Itrakonazol interaguje s mnoha léky. Biologická dostupnost ketokonazolu a itrakonazolu se snižuje při užívání antacid, anticholinergik, H2 blokátorů, inhibitorů protonové pumpy a didanosinu. Itrakonazol je aktivním inhibitorem izoenzymů cytochromu P450 a může změnit metabolismus mnoha léků. Flukonazol ovlivňuje metabolismus léčiv v menší míře. Je nepřijatelné užívat azoly s terfenadinem, astemizolem, cisapridem, chinidinem, protože se mohou vyvinout smrtelné ventrikulární arytmie. Současné užívání azolů a perorálních antidiabetik vyžaduje neustálé sledování hladiny glukózy v krvi, protože se může vyvinout hypoglykémie. Užívání nepřímých antikoagulancií kumarinové a azolové skupiny může být doprovázeno hypokoagulací a krvácením; proto je nutná kontrola hemostázy. Itrakonazol může zvýšit koncentraci cyklosporinu a digoxinu v krvi a flukonazolu - teofylinu a způsobit vývoj toxického účinku. Je nutná úprava dávky a neustálé sledování koncentrací léčiva v krvi. Kombinované použití itrakonazolu s lovastatinem, simvastatinem, rifampicinem, isoniazidem, karbamazepinem, cimetidinem, klarithromycinem, erythromycinem je kontraindikováno. Flukonazol by se neměl používat s isoniazidem a terfenadinem.
itrakonazol používá se při dermatomykóze (atletická noha, trichofytóza, mikrosporie), pityriasis versicolor, kandidóza kůže, nehtů a sliznic, jícnu, vulvovaginální kandidózy, kryptokokózy, aspergilózy, feohyfomykózy, endohyfomykózy, sporomykózy, prevence, sporomykózy AIDS.
flukonazol používá se k léčbě generalizované kandidózy, všech forem invazivní kandidózy, včetně imunokompromitovaných pacientů, genitální kandidózy, kandidózy kůže, jejích příloh a sliznic. V poslední době se flukonazol pro svou bezpečnost a dobrou snášenlivost stále více používá k léčbě pacientů s dermatomykózou s poškozením jak kůže, tak jejích přívěsků (nehtů a vlasů).
Amorolfin je součástí laku používaného k léčbě onychomykózy. Mechanismus účinku amorolfinu spočívá v narušení syntézy ergosterolu, hlavní složky buněčné membrány houby. Má fungistatické a fungicidní účinky. Má široké spektrum účinku. Koncentrace amorolfinu v nehtové ploténce výrazně překračuje MIC pro hlavní patogeny dermatomykózy po dobu 7 dnů. Proto může být lék aplikován ne více než 1–2krát týdně, což činí jeho použití ekonomicky výhodné. Kontraindikace: alergické reakce na amorolfin, kojenecké a malé děti. Lak jako monoterapie je předepsán, když nejsou postiženy více než 1–3 nehtové ploténky a není postižena více než 1/2 plochy od distálního konce. Amorolfin lze také použít v kombinaci se systémovými antimykotiky při rozsáhlejším poškození nehtů.
Ciclopirox má fungistatický účinek. Působí proti dermatomycetám, kvasinkovitým a vláknitým houbám, plísním a také některým gramnegativním a grampozitivním bakteriím. Ciclopirox (lak) se používá jako monoterapie, když nejsou postiženy více než 1-3 nehtové ploténky na ne více než 1/2 plochy od distálního konce. Ciclopirox lze také použít v kombinaci se systémovými antimykotiky při rozsáhlejším poškození nehtů. Kontraindikace: alergické reakce na ciklopirox, kojenecké a rané dětství, těhotenství a kojení.
Seznam doporučených laboratorních vyšetření při předepisování systémových antimykotik.
- Klinický krevní test.
- Obecná analýza moči.
- Biochemický krevní test (ALT, AST, bilirubin, kreatinin).
- Ultrazvuk břišních orgánů a ledvin (preferováno).
- Těhotenský test (upřednostňuje se).
Léčba základních onemocnění. Účinnost užívání antimykotik se zvyšuje s nápravou patologických stavů, které přispívají k rozvoji onychomykózy. Před zahájením antimykotické léčby u pacientů se somatickými, endokrinními, neurologickými onemocněními a s poruchami krevního oběhu v končetinách je nutné provést vyšetření k identifikaci hlavního komplexu symptomů, který přispěl k rozvoji dermatomykózy. Hlavními cíli patogenetické terapie je tedy zlepšení mikrocirkulace v distálních částech končetin, venózní odtok končetin, normalizace hladiny hormonů stimulujících štítnou žlázu u pacientů s onemocněním štítné žlázy, metabolismus sacharidů u pacientů s diabetes mellitus atd. Dlouholetým výzkumem bylo zjištěno, že jednou z hlavních příčin rozvoje dermatomy-gonahaluitózních poruch je potato-musus-gonahaluitální systém. To vede k poruchám prokrvení distálních končetin, poruchám mikrocirkulace a periferní inervaci. Soubor opatření zaměřených na nápravu těchto poruch zahrnuje akupunkturu, transkraniální elektrickou stimulaci subkortikálních center mozku a předepisování léků upravujících fungování sympatického a parasympatického autonomního nervového systému. To vše umožňuje dosáhnout rychlejšího klinického účinku při léčbě dermatomykózy. Patogenetickou terapii je vhodné u pacientů s dermatomykózou se základním onemocněním předepisovat před zahájením etiotropní léčby a pokračovat v ní po celou dobu užívání antimykotik.
Symptomatická terapie dermatomykózy, zaměřená na snížení subjektivních obtíží pacientů a objektivních projevů onemocnění, nemůže nahradit etiotropní terapii. Jeho použití v kombinaci s antimykotiky však umožňuje rychle zlepšit stav pacientů, snížit pocit nepohodlí a odstranit kosmetické vady. U onychomykózy dělají pacientům největší starosti deformované, výrazně ztluštělé (hypertrofované) nehtové ploténky – onychogryfóza. K nápravě tohoto stavu se používá hardwarová pedikúra. Pomocí přístroje, který připomíná dentální turbínu, se během krátké doby mechanicky odstraní změněné oblasti nehtů, hyperkeratotické oblasti, zrohovatělé hmoty z kůže a mozoly. V tomto případě nedochází k traumatu nehtové matrice a pacient po zákroku zůstává funkční.
Pro omezené poškození nehtů (ne více než 3 nehtové ploténky a ne více než 1/2 plochy od distálního okraje) se používají topické přípravky. Doporučuje se zahájit léčbu čištěním postižené oblasti nehtové ploténky pomocí hardwarové pedikúry nebo keratolytických prostředků. Dále se na postiženou nehtovou ploténku aplikují antifungální léky. Roztok amorolfinu obsahující ciklopirox se aplikuje na nehtovou ploténku 1-2krát týdně. Před nanesením laku nemusíte nejprve vyčistit nehtovou desku od předchozích vrstev přípravku. Lak se nanáší denně, dokud zdravá nehtová ploténka úplně nevyroste. 7. den se nehtová ploténka vyčistí pomocí jakéhokoli kosmetického odstraňovače laků na nehty. V literatuře existují protichůdné zprávy o účinnosti této léčebné metody. Procento vyléčení u pacientů je indikováno od 5–9 do 50 %.
V případě rozsáhlého poškození nehtových plotének na prstech by měl komplex léčebných opatření zahrnovat předepsání systémového antimykotika, čištění nehtů a vnější terapii antimykotiky. Aby se zabránilo opětovné infekci, je nutné ošetřovat rukavice pacienta a dezinfikovat předměty osobní hygieny (žínky, ručníky, pilníky na nehty, struhadla a škrabky na ošetření kůže a nehtů).
Lékem volby pro léčbu onychomykózy jakékoliv lokalizace je terbinafin. Předepisuje se dospělým a dětem s hmotností nad 10 kg, 250 mg denně po dobu 6 týdnů. Dětem starším 2 let s hmotností nižší než 20 kg se předepisuje terbinafin v dávce 67,5 mg/kg denně, od 20 do 40 kg – 125 mg/kg denně po dobu 6 týdnů. Rezervní léky jsou přípravky obsahující itrakonazol a flukonazol. Itrakonazol se používá ve dvou režimech: 200 mg denně po dobu 3 měsíců nebo 200 mg dvakrát denně po dobu 7 dnů v prvním a pátém týdnu od zahájení terapie. Itrakonazol není předepisován k léčbě onychomykózy u dětí. Flukonazol se doporučuje užívat 150 mg jednou týdně po dobu 3–6 měsíců.
Provádění komplexní terapie, která se skládá z užívání systémového antimykotika, čištění nehtů, lokálního použití antimykotik, jakož i protiepidemiologických opatření, zajišťuje vysokou účinnost při léčbě onychomykózy nohou. Terbinafin je předepisován dospělým a dětem s hmotností vyšší než 10 kg, 250 mg denně po dobu 12 týdnů nebo déle. Pro děti starší 2 let s hmotností nižší než 20 kg je lék předepisován rychlostí 67,5 mg / kg denně, od 20 do 40 kg - 125 mg / kg denně po dobu 12 týdnů. Flukonazol se doporučuje užívat v dávce 150–300 mg jednou týdně po dobu 6–12 měsíců. Itrakonazol se používá ve dvou režimech: 200 mg denně po dobu 3 měsíců nebo 200 mg dvakrát denně po dobu 7 dnů v prvním, pátém a devátém týdnu. Při postižení palců u nohou se doporučuje provést 4. kúru pulzní terapie ve třináctém týdnu od zahájení terapie. Itrakonazol se nepoužívá k léčbě onychomykózy u dětí.
Kritériem pro mykologické vyléčení onychomykózy jsou negativní výsledky mikroskopického a kultivačního vyšetření nehtové ploténky. Po léčbě itrakonazolem a terbinafinem zdravé nehtové ploténky nedorostou úplně, takže úplné klinické uzdravení lze pozorovat až 2–4 měsíce po ukončení užívání antimykotik.
















